Одной из актуальных проблем эпидемиологии в любом лечебном учреждении остается профилактика ВИЧ-инфекции. Наиболее высокие показатели выявления случаев ВИЧ-инфекции отмечены среди пациентов кожно-венерологических и противотуберкулезных диспансеров, что связано с социальным статусом основного контингента этих лечебно-профилактических учреждений [1].
Эпидемическая ситуация по ВИЧ-инфекции в России продолжает ухудшаться, активизируется выход эпидемии из уязвимых групп населения в общую популяцию [9]. Как следствие, происходит рост числа инфицированных пациентов, обращающихся в лечебно-профилактические учреждения, что увеличивает риск профессионального заражения медицинских работников различных специальностей, в том числе и травматологов-ортопедов. Наибольшему риску заражения ВИЧ-инфекцией подвергается медицинский персонал, осуществляющий оказание экстренной и реанимационной помощи, плановые и экстренные оперативные вмешательства [10]. Это связано с тем, что основными причинами госпитализации ВИЧ-инфицированных пациентов в хирургические отделения многопрофильных стационаров являются травмы и ранения, доля которых в общей структуре заболеваемости данного контингента составляет от 17 до 21 %, а заболеваемость гнойной хирургической инфекцией, в том числе и остеомиелитом, может достигать 52 % [1, 6, 11, 14].
Сохраняет актуальность и проблема сочетанной инфекции ВИЧ с вирусными гепатитами В (ВГВ) и С (ВГС). Так же, как и ВИЧ-инфекцию, парентеральные вирусные гепатиты относят к социально значимым заболеваниям [3]. Общие пути распространения вируса иммунодефицита человека (ВИЧ) и вирусов ВГВ (HBV) и ВГС (HCV) определяют высокую частоту сочетанной инфекции среди ВИЧ-инфицированных пациентов, что в свою очередь увеличивает вероятность инфицирования ими медицинских работников [5].
Цель нашего исследования – изучить частоту встречаемости ВИЧ-инфицированных пациентов в лечебно-профилактическом учреждении травматолого-ортопедического профиля.
Материалы и методы исследования
Проведено ретроспективное эпидемиологическое исследование базы данных госпитального эпидемиолога ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» (РНЦ «ВТО») за 2005–2014 гг. по ВИЧ-инфицированным пациентам с лабораторно подтвержденным диагнозом и впервые выявленными. Анализировали распределение пациентов по отделениям, полу, возрасту, длительности заболевания, наличия антител к вирусам гепатитов С и В. При обработке информации персональные данные пациентов были обезличены.
Для анализа аварийных ситуаций использованы данные журналов учета травм и аварий в операционных блоках за 2010–2014 гг.
Статистическую обработку результатов проводили с использованием программы «Microsoft Excel – 2010» и программного обеспечения для анализа и обработки данных «AtteStat» Версия 1.0 [4]. Для анализа количественных показателей вычисляли медиану и интерквартильный размах (Me (Q25; Q75)). Для оценки статистической значимости различий медиан использовали критерии Вилкоксона. Различия между группами считали статистически значимыми при р < 0,05.
Результаты исследования и их обсуждение
Курганская область относится к наиболее пораженным ВИЧ-инфекцией субъектам Российской Федерации (571,2 живущих с ВИЧ на 100 тыс. населения против 494,6 на 100 тыс. населения России) [9].
За 10 лет (2005–2014 гг.) на лечение в РНЦ «ВТО» поступило 167 ВИЧ-инфицированных пациентов. Большая часть пациентов была из Кургана и Курганской области. Из других регионов России, в том числе неблагополучных по ВИЧ (Тюменская, Свердловская, Челябинская области, Ханты-Мансийский автономный округ, Красноярский край) [9], прибыли 66 (39,5 %) пациентов, из них впервые выявленные – 10 человек, что составило 5,9 % от общего числа ВИЧ-инфицированных и 23,3 % от впервые выявленных ВИЧ-инфицированных за 10 лет.
Показатели регистрации ВИЧ-инфицированных на 1000 выписанных колебались от 0,75 в 2005 году до 3,43 в 2012 году. С 2010 года данный показатель не опускался ниже 2,11.
В структуре ВИЧ-инфицированных лиц доминировали мужчины – 125 или 74,9 %, что на 11,8 % больше соответствующего показателя по Российской Федерации (РФ) [9]. Доля женщин – 25,1 % (абс. 42 случая), напротив, была меньше общероссийского показателя (36,9 %) [9] (рис. 1).
Возраст пациентов варьировал от 18 до 60 лет, составляя в среднем 32 года (28; 38 лет), с преобладанием в возрастных группах 20–29 лет – 34,7 % и 30–39 лет – 46,1 %. Установлены значимые различия в возрасте ВИЧ-инфицированных мужчин и женщин. Так, средний возраст мужчин составил 33 года (28; 39 лет), женщин – 29,5 лет (26; 34 года) (р = 0,018). Среди мужчин преобладали лица в возрасте 30–39 лет (49,6 %), среди женщин – 20–29 лет (50,0 %) (рис. 2).
Результаты исследования возрастной структуры ВИЧ-инфицированных, находившихся на лечении в РНЦ «ВТО», в целом отражают картину, характерную для РФ, и подтверждают опубликованные данные о циркуляции ВИЧ в максимально активной части населения от 20 до 40 лет [9].
Максимальная давность заболевания не превышала 13 лет, составляя в среднем 4 года (1 год; 8 лет). У большинства пациентов (29,9 %) длительность заболевания составляла 1–2 года.
Анализ распределения ВИЧ-инфицированных пациентов в зависимости от профиля клинического отделения РНЦ «ВТО» представлен на рис. 3, из которого видно, что основная часть ВИЧ-инфицированных пациентов находилась на лечении в отделениях травматологии. Согласно данным литературы высокая частота госпитализации по поводу травм, в том числе осложненных нагноением, обусловлена особенностями образа жизни и поведения значительной части людей с ВИЧ-инфекцией [1, 11].
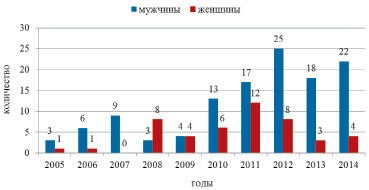
Рис. 1. Распределение ВИЧ-инфицированных пациентов по годам
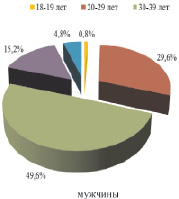
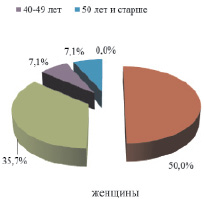
Рис. 2. Возрастная структура ВИЧ-инфицированных пациентов
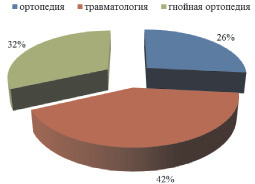
Рис. 3. Распределение ВИЧ-инфицированных пациентов по отделениям
Из числа находившихся на лечении ВИЧ-инфицированных пациентов 124 (74,3 %) состояли на учете в Центре по профилактике и борьбе со СПИД, из них 44 (26,4 %) не информировали о своем заболевании при поступлении, что создавало дополнительную угрозу инфицирования как медицинских работников, так и пациентов. Данный факт свидетельствует о том, что каждый пациент должен расцениваться как потенциальный источник гемоконтактных инфекций и необходимости четкого выполнения соответствующих профилактических мероприятий [8, 10].
В последнее десятилетие отмечается увеличение числа пациентов, инфицированных ВИЧ и вирусными гепатитами В и С. Общность путей передачи ВИЧ-инфекции и НСV обусловливает высокую частоту сочетанной инфекции этими вирусами, варьирующей от 15 до 59 %, а у лиц, употребляющих внутривенно психоактивные вещества, достигающей 80–90 %. Частота выявления у ВИЧ-инфицированных HBV составляет 5–10 %. Частота выявления гепатитов В и С у ВИЧ-инфицированных зависит от распространенности этих инфекций в популяции и пути передачи [3, 5].
В нашем исследовании маркеры парентеральных гепатитов регистрировались у 119 (71,3 %) пациентов, из них антитела к НСV были выявлены у 113 человек, в том числе у 92 мужчин и 21 женщины. Антитела только к вирусу гепатита В (HBsAg) не определялись ни у кого. Сочетание маркеров гепатитов С и В обнаружено у 6 пациентов.
Известно, что в структуре профессиональных заболеваний медицинских работников ВГС и ВГВ занимают лидирующие места. Основными причинами профессиональной заболеваемости медицинского персонала парентеральными вирусными гепатитами являются нарушения противоэпидемического режима; низкая санитарная культура медицинского персонала; применение дезинфектантов с заниженной концентрацией; использование устаревшего стерилизующего оборудования; нарушения техники безопасности; несовершенство средств индивидуальной защиты; аварийные ситуации [2].
За последние 5 лет в операционных блоках РНЦ «ВТО» зарегистрировано и расследовано 90 аварийных ситуаций, из них в 35 (38,9 %) случаях медицинскую помощь оказывали пациентам с инфекциями, передающимися парентеральным путем, в том числе: ВИЧ (1), ВИЧ + ВГС (1), ВГС (25), ВГВ (5), ВГС + ВГВ (3).
Среди профессиональных групп, получивших медицинские травмы, доля врачей составляла 73,4 % (65,5; 81,9 %), среднего медицинского персонала – 18,6 % (13,1; 24,8 %), младшего медицинского персонала – 6,1 % (4,1; 8,6 %).
Считается, что самый высокий риск заражения сопряжен с прямым попаданием вируса в кровеносное русло; после укола инфицированной иглой заражение ВГВ происходит в 3–30 % случаев, для ВГС этот показатель составляет 2–8 %, для ВИЧ-инфекции вероятность заражения равна примерно 0,3–0,5 % [3, 5].
В нашем исследовании большая часть медицинских травм, 77 (85,6 %) была связана с нарушением целостности кожных покровов и включала уколы (спицей – 44; хирургической иглой – 15; скальпелем – 5; костными отломками – 2; проволокой – 1; мандреном – 1), порезы (скальпелем – 3; спицей – 2; долотом – 2; хирургической нитью – 1) и оцарапывание хирургическим инструментом (1). В 12 (13,3 %) случаях зафиксировано попадание крови пациентов на слизистую оболочку глаз медицинского персонала и в 1 случае – контакт кожных покровов с хирургическим инструментом.
Известно, что медицинский персонал может пораниться самым разнообразным медицинским инструментарием, причем меньшую опасность, чем уколы, представляют порезы. Попадание инфицированного материала на неповрежденные кожные покровы, судя по отсутствию сообщений о случаях подобных заражений, неопасно. В целом риск инфицирования медицинских работников при половых контактах и употреблении наркотиков значительно выше, чем при профессиональной деятельности [7].
Заключение
Полученные результаты в целом отражают общую эпидемиологическую ситуацию по ВИЧ-инфекции, характерную для многопрофильных медицинских учреждений и РФ [1, 6, 9].
Вместе с тем, необходимо отметить некоторые особенности, связанные со спецификой учреждения:
● преобладание среди ВИЧ-инфицированных мужчин и значимые различия в возрастной структуре по сравнению с женщинами;
● большая доля ВИЧ-инфицированных пациентов в травматологических отделениях по сравнению с хирургическими отделениями многопрофильных стационаров [1, 7];
● преобладание медицинских травм среди врачей, что связано с большей травмоопасностью выполняемых ими операций с применением металлоконструкций, о чем свидетельствует наиболее частая причина аварийных ситуаций – уколы и порезы спицами.
Основным способом профилактики профессионального заражения является соблюдение противоэпидемического режима в лечебно-профилактических учреждениях в соответствии с установленными требованиями [2, 5, 8, 10]. Известно, что 34 % всех травм можно предотвратить за счет использования более безопасного инструментария и 13,2 % – при помощи организационных мероприятий [15]. В то же время, согласно опубликованным данным, 28 % аварийных ситуаций не могут быть предотвращены при помощи стандартных мер предосторожности, а в 20 % случаев аварийные ситуации связаны с неожиданными, трудно предсказуемыми событиями [12, 13]. Это свидетельствует о том, что медицинский персонал должен быть хорошо обучен, строго соблюдать меры инфекционной безопасности, способствующие сокращению количества медицинских травм, а в случае нештатных аварийных ситуаций четко знать порядок действий.



