Scientific journal
Advances in current natural sciences
ISSN 1681-7494
"Перечень" ВАК
ИФ РИНЦ = 0,976
LYMPHATIC SYSTEM: DEFINITION
Введение
В XVII веке O. Rudbeck и T. Bartolin предложили рассматривать лимфатические сосуды и узлы (ЛС, ЛУ) как лимфатическую систему. И вот ее не стало: на гребне повышенного интереса к иммунитету в Международной анатомической терминологии (Нью-Йорк, 1998) выделяется новая система - лимфоидная, а термин «лимфатическая система» исключается. В раздел «Сердечно-сосудистая система» вводят подраздел «Лимфатические протоки и стволы», в котором ЛУ упоминаются, но подробно описываются в разделе «Лимфоидная система». В литературе нет определения лимфоидной системы, а роль ЛС низводится до уровня придатка ЛУ - поставщиков периферической лимфы для очистки [1, 2]. В последнее время делаются попытки реанимировать лимфатическую систему, в ее состав вводят тимус, селезенку, миндалины, лимфоидные бляшки и узелки на основании их якобы морфологической, онтогенетической и функциональной взаимосвязи [3]. Но еще Г.М. Иосифов [4] писал, что, кроме ЛУ, из лимфоидной ткани состоят и другие органы, сходные по значению с ЛУ, но отношение этих органов к лимфатическим стволам менее интимное - они не стоят на пути крупных ЛС. Анализ собственных [5-7] и противоречивых литературных данных подтолкнул меня к написанию статьи.
Определение. Лимфатическая система с момента закладки является частью сердечно-сосудистой системы и осуществляет дополнительный (медленный, безнапорный) дренаж органов, коллатеральный к венам.
Общее строение и топография. Лимфатические капилляры (ЛК), корни лимфатического русла, имеют тонкие эндотелиальные стенки и не связаны с кровеносным руслом. ЛК переходят в лимфатические посткапилляры (ЛПК), в их стенках появляются прерывистая базальная мембрана эндотелия, тонкий слой соединительной ткани под ним и первые клапаны. Уже в органах ЛПК переходят в ЛС с гладкими миоцитами в среднем слое. Из органов выходят ЛС, стенки которых состоят из трех оболочек, средняя из них - мышечная. В конечном счете самые крупные лимфатические коллекторы (стволы и протоки) впадают в вены шеи человека и млекопитающих животных. Их экстраорганное лимфатическое русло отличается важной конструктивной особенностью: ЛУ входят в его состав и вместе с ЛС участвуют в организации лимфооттока из органов. Кроме транспорта, ЛУ осуществляют очистку лимфы от чужеродного материала: вещество ЛУ опутано лимфатическими синусами с истонченной и разрыхленной эндотелиальной выстилкой, что облегчает миграцию клеток и крупнодисперсных частиц из полости синусов в вещество ЛУ. ЛУ могут быть представлены как видоизмененные экстраорганные ЛС с сильно разветвленной полостью. В стенках многокамерной полости ЛУ находится лимфоидная ткань: она пронизана густой сетью кровеносных микрососудов и окружена синусами (корковыми - лимфоидные узелки, паракортикальными - Т-домены, мозговыми - мозговые тяжи). ЛУ функционирует как противоточная система: из афферентных ЛС в синусы и вещество ЛУ поступает периферическая лимфа с антигенами; навстречу ей, из кровеносных микрососудов, прежде всего - из посткапиллярных венул с высокими эндотелиоцитами, движутся макрофаги и лимфоциты. У плодов они насыщают рыхлую межсосудистую соединительную ткань закладки ЛУ с образованием лимфоидной паренхимы ЛУ. Такие тесные микроанатомотопографические взаимоотношения ЛС и кровеносных сосудов (функциональный анастомоз) создают условия для функционирования ЛУ как двухстороннего гемолимфатического насоса: примерно одна треть или более периферической лимфы переходит в кровеносное русло, возможен и обратный процесс перехода части кровяной плазмы в синусы ЛУ. Лимфоидные муфты кровеносных микрососудов подобным образом контактируют также с корнями лимфатического русла (лимфоидные узелки и бляшки).
Функциональная морфология
1. Лимфатическое русло на протяжении можно представить как ветвящуюся цепь звеньев с постепенно усложняющейся конструкцией стенки: ЛК (эндотелий без базальной мембраны) → ЛПК (клапаны) → ЛС (гладкие миоциты) → ЛУ (лимфоидная ткань).
2. ЛС всех типов можно условно разделить на сателлитные (сопровождающие кровеносные сосуды) и аберрантные (отклоняющиеся от пучков с ними или от вен). Такая дифференциация ЛС прослеживается на всех уровнях структурной организации сердечно-сосудистой системы, включая микроциркуляторный.
2а. Иначе говоря, ЛС являются лимфатическими коллатераллями вен на всех уровнях структурной организации сердечно-сосудистой системы (рис. 1, 2).
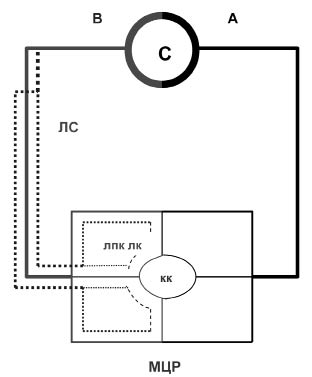
Рис 1. Упрощенная схема структурной организации сердечно-сосудистой системы:
С - сердце; А - артерии; В - вены; кк - кровеносные капилляры; лк - лимфатические капилляры (пунктирные линии); лпк - лимфатические посткапилляры, ЛС - лимфатические
сосуды (точечные линии); МЦР - микроциркуляторное русло (микрорайон)
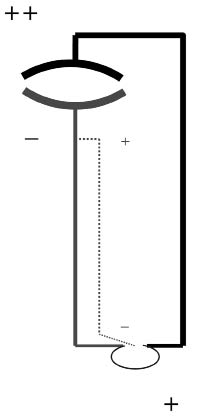
Рис. 2. Схема структурно-функциональной организации сердечно-сосудистой системы: черные линии - артериальный отдел; серые линии - венозный отдел; серое кольцо -
микроциркуляторный отдел; точечные
линии - лимфатический отдел;
(+/-) - градиенты кровяного / лимфатического давлений
3. ЛУ «связывают» ЛС и кровеносные сосуды в функциональные анастомозы - лимфатические органы в составе экстраорганного сосудистого русла.
4. Лимфатическое русло на всем его протяжении, начиная с ЛПК, имеет сегментарное строение: клапаны, постоянные и ключевые структуры ЛС, разделяют их на межклапанные сегменты. В условиях дефицита собственной энергии лимфотока межклапанные сегменты с разным строением организуют парциальное продвижение лимфы от органов к венам. Нервные структуры и гуморальные факторы корригируют движения лимфатического русла и его сегментов адекватно состоянию дренируемого органа и организма в целом.
5. Клапаны разделяют ЛС мышечного типа на лимфангионы (межклапанные сегменты с гладкими миоцитами в стенках). В состав стенки лимфангиона входят интима и средняя оболочка (циркулярный мышечный слой) ЛС, париетальный сектор входного и аксиальный сектор выходного клапанов. Мышечная сеть средней оболочки мышечной манжетки (бесклапанная часть) лимфангиона продолжается в клапаны, «подвешивая» их к манжетке, и вместе с непостоянным продольным слоем миоцитов интимы формирует их мышцы. (Косо)продольные пучки миоцитов из мышечной манжетки дистального лимфангиона входят в валики пограничного клапана, из его комиссур выходят комиссуральные мышечные пучки и продолжаются в мышечную манжетку проксимального лимфангиона - это трансклапанная (сегментарная) мышечная система ЛС. В ее состав входят и пучки миоцитов, прободающие клапанный валик (пристеночное утолщение клапана, где сгущаются миоциты, переплетаются их продольные интимальные пучки и циркулярные пучки из медии). Межклапанные сегменты ЛС окружены наружной оболочкой и непостоянным, субадвентициальным продольным слоем миоцитов средней оболочки. Вместе они составляют надсегментарный аппарат - общий «футляр» межклапанных сегментов ЛС. Косопродольные миоциты могут находится в глубоком слое наружной оболочки ЛС. Такие мышечные пучки проходят над пограничными клапанами без перерыва и напрямую соединяют мышечные манжетки 2-4 соседних лимфангионов - структурная основа их совместного сокращения. Это характерно для крупных ЛС, особенно конечностей и грудного протока. Клапаны являются частью непрерывной стенки ЛС: ее внутренние мышечные слои не прерываются в основании клапанов, а отклоняются и входят в их состав. Такое отклонение снижает эффективность их работы (A = Fs cos α) по продольному продвижению (s) лимфы вплоть до нуля при закрытии клапанов, когда угол (α) между векторами мышечной тяги (F) и лимфотока выпрямляется. Закрытые клапаны разделяют полость ЛС на автономные отсеки (компартменты), что ограничивает обратный и сдерживает прямой лимфоток, делает его толчкообразным, основной формой двигательной активности ЛС - ритмичные, раздельные сокращения соседних лимфангионов. Клапаны ЛС, включая их створки, содержат гладкие миоциты, а поэтому способны к активным движениям, включая рост напряжения под давлением.
6. Активная форма лимфотока не является единственной или главной. Она базируется на пассивном лимфотоке, исключительном в ЛПК. ЛПК отводят лимфу из ЛК, от которых отличаются наличием клапанов. ЛПК состоит из межклапанных сегментов, но без миоцитов в их стенках, а потому может участвовать в организации только пассивного лимфоотока из органов.
7. ЛК имеют квазисегментарное строение: их подвижные межэндотелиальные контакты как входные, интрамуральные клапаны корневых сегментов лимфатического русла регулируют ток тканевой жидкости из интерстиция в ЛК, препятствуют обратному току лимфы в тканевые каналы. Последние не имеют клеточной стенки, ограничены соединительнотканными волокнами, заполнены углеводно-белковыми комплексами (протеогликаны и др.), которые связывают жидкость. Избыточная тканевая жидкость «стекает» с аморфного вещества соединительной ткани или «выдавливается» из него в микрососуды.
8. Движения межклапанных сегментов лимфатического русла определяются окружающими тканями, функциональной активностью дренируемых органов (тканевой насос):
1) избыточная тканевая жидкость, не попавшая в корни венозного русла, фильтруется в просвет ЛК и ЛПК - это лимфообразование, первичная лимфодвижущая сила (давление тканевой жидкости как поршень тканевого насоса);
2) механическое давление тканей на стенки тканевых каналов, ЛК, ЛПК и ЛС (подобно наружной манжетке тканевого насоса);
3) при дефиците энергии указанных экстравазальных факторов возникает обратный лимфоток, который закрывает клапаны, в полости межклапанного сегмента скапливается лимфа, расширяет его и растягивает его стенки, что в ЛС приводит к деформации и деполяризации мембран гладких миоцитов - так запускается механизм сократительной активности ЛС (и трансформации фибробластов в миоциты?), причем обычно начиная с очень тонких стенок клапанных синусов, которые резко расширяются в виде луковицы.
9. Мышечная сеть капсулы ЛУ (мышечная манжетка нодального лимфангиона) посредством мышечных пучков прямо связана с пограничными клапанами и мышечными манжетками лимфангионов сопряженных ЛС. Таким образом, ЛУ как лимфоидные лимфангионы не прерывают лимфатическое русло, разделяя его на афферентные и эфферентные ЛС, а усложняют его конструкцию путем включения в его состав комплекса чудесной сети (синусов) и лимфоидной ткани. Стенки и полости афферентных ЛС непосредственно продолжаются в капсулу и краевой синус ЛУ, а они - в стенки и полости его эфферентных ЛС. Лимфоидная ткань находится в ответвлениях капсулы ЛУ, местами срастается с капсулой. ЛУ как часть непрерывных лимфатических путей сочетают признаки строения ЛС (капсула и краевой синус) и ЛК (промежуточные синусы). Поэтому ЛУ регулируют и скорость тока, и состав лимфы.
10. Лимфатическая и кровеносная системы имеют двоякие связи:
1) непрямые (функциональные) анастомозы - через тканевые каналы (ЛК, ЛПК, синусы ЛУ);
2) прямые сосудистые анастомозы - лимфовенозные соединения (шеи).
Функции:
1) отведение из органов избыточной тканевой жидкости в виде лимфы в ЛУ и вены шеи;
2) разгружение корней венозного русла (образование лимфы в ЛК и ЛПК) и экстраорганных вен (в синусы ЛУ);
3) фильтрация периферической лимфы (в ЛУ), участие в иммунологических процессах.
Происхождение и развитие
С момента закладки и в филогенезе, и в онтогенезе позвоночных [5, 6] лимфатическая система является неотъемлимой частью сердечно-сосудистой системы и возникает путем выключения из кровотока части коллатералей первичного венозного русла (отделение от магистрали по градиенту кровяного давления). Затем образуются ЛУ на основе первичных ЛС и при участии кровеносных сосудов. ЛУ не прерывают, а деформируют ЛС с последующей трансформацией матричного ЛС в сеть синусов в процессе роста лимфоидной муфты кровеносных сосудов. «Намывание» лимфоцитов с образованием паренхимы связано с торможением прямого (через первичный синус) и нарастанием трансфузионного лимфотока (через межсосудистую соединительную ткань закладки ЛУ). Преобразования (самодифференциация) сердечно-сосудистой системы зародыша обусловлены интенсивным ростом органов и гистогенезом, сопровождающихся усиленной продукцией тканевой жидкости с увеличением нагрузки на дренажные сосуды, их расширением, «размножением», образованием лимфатических коллатералей.
Заключение
Лимфатическая система на всех уровнях своей организации и этапах своей эволюции и онтогенеза представляет собой специализированный дренажный отдел сердечно-сосудистой системы, коллатеральный к венам. Лимфатическое русло непрерывно на всем протяжении, но часто подвергается локальным деформациям, в том числе клапанами (разделение на межклапанные сегменты разной конструкции), кровеносными сосудами и лимфоидной тканью (ЛУ как лимфоидный лимфангион с сетью лимфатических синусов, лимфоидные узелки и бляшки в сетях ЛК и ЛПК). Такие деформации лимфатических путей возникают в процессе органогенеза и способствуют организации лимфооттока из органов, в том числе под иммунным контролем.
Список литературы
- Сапин М.Р. Лимфопроводящие пути и их место в иммунной системе // Морфология. - 1998. - Т. 113, № 3. - С. 109.
- Сапин М.Р., Этинген Л.Е. Иммунная система человека. - М.: Медицина, 1996.- 406 с.
- Коненков В.И., Прокофьев В.Ф., Шевченко А.В., Зонова Е.В. Клеточная сосудистая и экстрацеллюлярная составляющие лимфатической системы // Бюллетень СО РАМН. - 2008. - № 5 (133). - С. 7-13.
- Иосифов Г.М. Лимфатическая система человека с описанием аденоидов и органов движения лимфы. - Томск: Изв-я Томск.ун-та, 1914. - 100 с.
- Петренко В.М. Развитие лимфатической системы в пренатальном онтогенезе человека. - СПб: Изд-во СПбГМА, 1998.- 364 с.
- Петренко В.М. Эволюция и онтогенез лимфатической системы. Второе издание. - СПб: Изд-во ДЕАН, 2003.- 336 с.
- Петренко В.М. Функциональная морфология лимфатических сосудов. - 2-е изд. - СПб: изд-во ДЕАН, 2008.- 400 с.
Библиографическая ссылка
Петренко В.М. ЛИМФАТИЧЕСКАЯ СИСТЕМА: ОПРЕДЕЛЕНИЕ // Успехи современного естествознания. 2011. № 3. С. 23-27;URL: https://natural-sciences.ru/en/article/view?id=15953 (дата обращения: 12.05.2026).



