Актуальность. В настоящее время отмечается рост рождения недоношенных детей, в России недоношенность составляет 7-10 % от общего числа новорождённых. По некоторым странам Европы она составляет до 20 % (ВОЗ 2005). Выживаемость недоношенных составляет около 99 % при рождении в 33-37 недель беременности, у глубоко недоношенных детей рождённых до 29 недель по различным данным составляет от 70-80 до 90-95 %.(Баранов 2007). Причиной высокой смертности недоношенных часто являются проблемы адаптации всех органов и систем, в том числе и системы гемопоэза.
В литературе имеются немногочисленные исследования по гематологическим показателям периферической крови у недоношенных, которые характеризуются большими колебаниями в зависимости от срока гестации и преморбидного фона. (Козинец г. И. 2008)
В перинатологии укоренились мнение, что любые изменения крови у недоношенных детей связаны с состоянием недоношенности, обусловлены незрелостью организма и несовершенством основных адаптационных систем, в частности недостаточным развитием кроветворных органов недоношенного ребёнка. Изучение клинической картины различных патологических состояний недоношенных детей и их дифференцировка часто базируется на показатели периферической крови у отдельных групп недоношенных детей в зависимости от имеющейся у них патологии.
Нерешёнными остаются вопросы сроках нормализации миелопоэза и лимфопоэза у здоровых и больных детей. В связи с чем в практической деятельности неонатологов возникает необходимость в корректной их использования в качестве индикаторов благоприятных перинатальных исходов.
Цель: Изучить особенности динамики показателей периферической крови в неонатальном периоде у недоношенных новорождённых от факторов гипоксии и инфекции.
Задачи:
1. Изучить особенности динамики показателей периферической крови у доношенных новорождённых перенесших БИН и внутриутробную гипоксию.
2. Изучить адаптационные изменения красного и белого ростка крови в зависимости от воздействия аналогичных факторов у недоношенных новорождённых.
3. Провести сравнительный анализ особенностей периферической крови в у доношенных и недоношенных детей в группах исследования.
Материалы и методы исследования
Тип исследования: Когортное исследование состояния гемопоэза у новорождённых детей с внутриутробной гипоксией и БИН по показателям периферической крови..
обследовано 60 новорождённых детей в том числе 20 доношенных,42 недоношенных.
Из них:
1 гр. – Новорожденные дети с БИН, подтверждённые ИФА, ПЦР;
2 гр. – Новорождённые с внутриутробной гипоксией средней и тяжёлой степени.
Методы исследования
1. Клиническая оценка физического развития и состояния новорождённых Ретроспективный анализ физического состоянмя новорождённых.
2. Клинический осмотр новорождённого по органам и системам.
3. Обший анализ периферической крови в первые 48 часов, 5 день, 10 и 28 день жизни. (показатели гемоглобина, гематокрита, цветной показатель, абсолютное число эритроцитов, лейкоцитов и развёрнутая формула).
Исследования проведены на базе Республиканского научно-методического центра «Акушерство Гинекология» города Ташкента и 5 городской больнице города Ташкента.
Научная новизна
Впервые изучены особенности динамики изменений гемопоэза у новорожденных детей в зависимости от сроков гестации и характера воздействия патологических факторов: гипоксия и инфекция в ранних и поздних неонатальных периодах.
Результаты исследования
Сравнительный анализ качественных изменений у новорождённых с внутриутробной гипоксией и с БИН. Кроветворение в костном мозге у новорождённых детей особенно у недоношенных подвергается нарушением под воздействием экзогенных факторов, в том числе гипоксия и инфекция. В литературе приведено достаточно доказательных исследований о характерах этих нарушений. Известно, что, состояние гипоксии стимулирует выработку молодых незрелых эритроцитов, отличающиехся низкой жизнестойкостью и легко подвергаюшихся гемолизу.
По данным автора Серябряковой Е.Н.(2012 год) у новорождённых с тяжёлыми проявлениями синдрома полиорганной недостаточности интенсивность эритропоэза в неонатальном периоде повышена.Несмотря на высокую интенсивность эритропоэза, тяжесть анемии в течение неонатального периода нарастает и требует проведения трансфузий эритроцитов. частота гипорегенераторной анемии увеличивается в течении неонатального периода, к концу данного периода анемия у новрождённых с синдромом полиорганной недостаточности является преимушественно гипорегенераторной.
В исследованиях И.Б. Алакаевой и Г.А. Самсыгиной 2009 года у новорожденных отмечалась анемия тяжёлой степени у 6( 42,8 %)детей, тромбоцитоз отмечался у 4 (28,5 %) детей, тромбоцитопения наблюдалась в 3 (21,4 %) случаях, лейкоцитоз встречался в 4 (28,5 %)случаях.
Исследования по сравнительному анализу нарушения гемопоэза под воздействием гипоксии и инфекции особенно у недоношенных детей практически отсутсвует.
В наших исследованиях проведён сравнительный анализ качественных изменений периферической крови эритроцитарных и лейкоцитарных ростков крови. Наиболее частыми изменениями периферической крови выявленными в наших исследованиях было снижение гемоглобина. На рис. 1. приведён сравнительный анализ таких изменений у новорождённых.
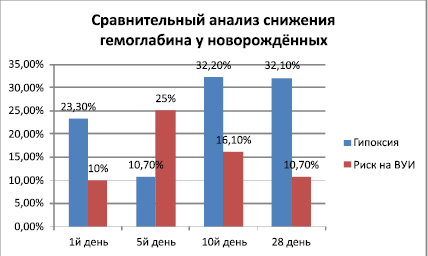
Рис 1.
Как видно из приведённых данных, снижение гемоглобина то есть анемия наиболее часто встречались в группе новорождённых детей с хронической гипоксией.
В первый день жизни уровень анемии был 2 раза выше у детей второй группы (23,30 % против 10 %). На 5й день физиологического гемолиза эритроцитов показатель снижение гемоглобина был выше у детей с инфекцией. После 10го дня частота встречаемости анемии была достоверно выше у детей с гипоксией и до конца неонатального периода частота встречаемости анемии была в 3 раза выше у новорождённых с гипоксией.
Анализ зависимости частоты встречаемости анемии от сроков доношенности приведён на рис. 2. и 3.
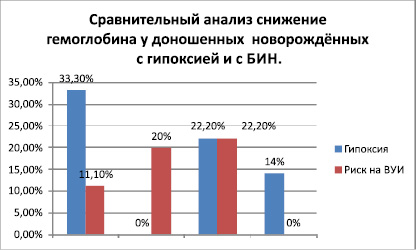
Рис. 2
Сравнительный анализ качественных изменений по гемоглобину у доношенных детей выявил основные различия на 5, 10, 28-й день жизни. Гипорегенираторные дисфункции костного мозга по выработке эритроцитов и насышению их гемоглобином были в 3 раза чаще встречались у детей с гипоксией в 1-й день жизни, в последующем эти различия невилировались практически одинаковой частотой встречаемости анемии. При инфекционном воздействии у доношенных детей не было зарегистрировано не единого случая анемии, тогда как при гипоксии у 14 % доношенных анемия сохранялось и на 28 день жизни.
Таким образом, гемопоэз у доношенных новождённых чаще характеризовался гипогеренаторным характером, чем у детей с инфекцией (14 % против 0 %).
Аналогичный анализ у недоношенных детей в группах исследования приведённа на рис № 3. указывает на факт, что хроническая гипоксия плода являлась более выраженным негативным фактором чем инфекция, по негативному воздействию на гемопоэз у недоношенных детей.
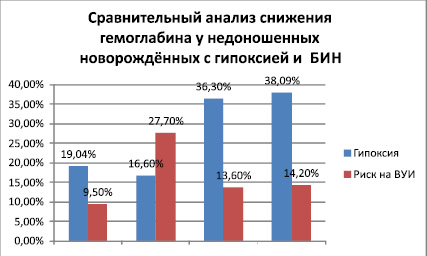
Рис. 3
Частота встречаемости анемии у недоношенных детей по завершению адаптационного периода (после 10-го дня жизни) была достоверно выше у детей 2ой группы с гипоксией.
У доношенных детей II группы наблюдалась снижение частоты встречаемости анемии 33,3 % и 14 % тогда как у недоношенных она характеризовалась у недоношенных 19,04 % и 38,09 %. Под воздействием инфекционного фактора у недоношенных частота встречаемости анемии также характеризовалось ростом, однако более замедленным 2,7 раза меньше.
Таким образом, хроническая гипоксия плода является более угрожаемым фактором риска чем инфекция на угнетение гемопоэза (частота встречаемости анемии в 3 раза выще в группе детей с гипоксией). Гемопоэз у недоношенных детей наиболее подвержен негативному воздействию гипоксического фактора и привёл к развитию ранней анемии у каждого третьего недоношенного ребёнка второй группы (38,09 %).
Выявленные анемии носили гипогенераторный характер, что было доказано данными сравнительного анализа по содержанию количества эритроцитов у новорождённых в группах сравнения. Данные анализа приведены на рис. 4.
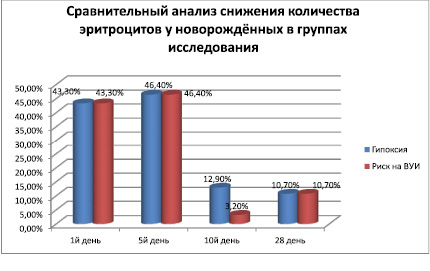
Рис. 4
Как видно из данных анализов, первый и 5-й день жизни характеризовались сниженным содержанием количества эритроцитов периферической крови не зависимо от фактора воздействия. Практически, у каждого второго новорожденного ребёнка до 5-го дня жизни отмечалось снижение количество снижение эритроцитов(46,4 %)и с 10-го дня жизни по завершению адаптационного периода количество эритроцитов в обеих группах исследованиях практически восстановилось до нормы при том, что, насышение гемоглобином оставалось низким особенно у недоношенных детей. Достоверных различий по сниженному содержанию эритроцитов в зависимости от сроков доношенности не установлено.
Таким образом, подверждением угнетения гемопоэза являлось снижение количества эритроцитов у более чем 40 % новорождённых первый день жизни независимо от характера фактора воздействия и сроков доношенности.
Под воздействием экзогенных факторов отмечаются нарушения белого ростка кроветворения.
В литературе приводится не достаточно доказательных исследований о характере этих нарушений.
В исследованиях Г.А. Самсыгиной 2009 года было изучено структура гематологических изменений при различных перинатальных оппуртунистических инфекциях у детей первого года жизни в зависимости от вида возбудителей. Отмечена лейкемоидная реакция по миелоидную типу у 3 (21,4 %)случаях, абсолютная лимфопения зарегистрирована у 4(28,5 %)пациентов, Лейкоцитоз встречался в 4 (28,5 %)случаях.
В исследованиях Н.В. Непокульчицкой 2009 года выраженные гематологические изменения выявляются у детей с внутриутробной вирусной инфекцией, что, по–видимому, связано с непосредственном действием вируса на гемопоэтические клетки. Была доказана возможность непосредственного поражения вирусом герпеса костного мозга, селезёнки и тимуса. В иммунологических исследованиях также была показана иммуносупрессорная активность вируса, прежде всего в отношении Т-лимфоцитов и нейтрофильных гранулоцитов.
В наших исследованиях количественные изменения лейкоцитов в виде лейкопении у новорождённых в группах исследования приведены на рис. 5.
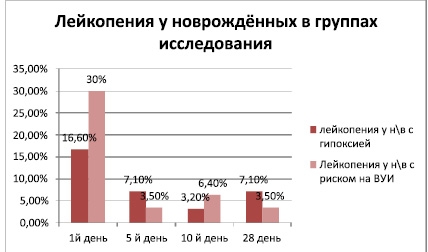
Рис. 5
Сравнительный анализ данных по лейкопении, превалирование на первый день рождения у детей БИН относительно II группы(30 % против 16,6 %) В последующем лейкопения, недостоверно, но всё таки превалировала у детей с гипоксией особенно на 28 день жизни. Вероятней всего что лейкопения у 7,1 % детей 2-ой группы на 28-й день жизни являлась реакцией периферической крови при поздних осложнениях в виде снижении иммунитета и вторичного инфецирования. У новорождённых с БИН встречались лейкопении в 2раза реже во второй группы. Недоношенные дети были более подвержены более подверженные лейкопении в обеих группах исследования относительно доношенных детей (рис. 6).
Качественный анализ характера изменений лейкопоэза выявил две превалирующие формы нейтрофиллёзы и лимфоцитопении на рис. 8.
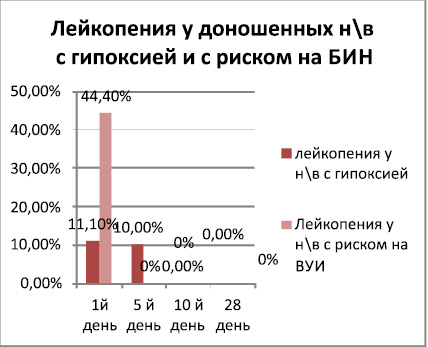
Рис. 6
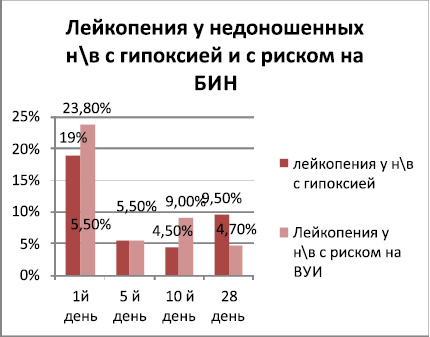
Рис. 7
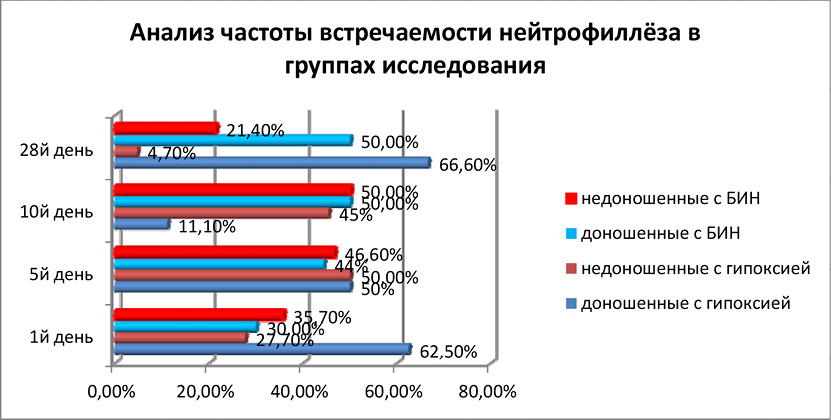
Рис. 8.
Нейтрофиллёз у доношенных детей при гипоксии встечался в 2раза чаще, чем у детей с БИН на 1-е сутки жизни и к 10-му дню резко снижался.(с 62 % до 11,1 %) Однако на 28 день жизни отмечалось не достоверное превалирование нейтрофиллёза у доношенных второй группы относительно 1ой группы нв обусловленное вторичным инфицированием детей с гипоксией в стационаре. Менее выраженные различия по частоте встречаемости нейтрофиллёза отмечались у недоношенных нв обеих групп.
У недоношенных детей 2ой группы частота нейтрофиллёзов сохранялся до 28 дня жизни тогда как у недоношенных с БИН нейтрофиллёз снизилась в 2 раза, что возможно обясняется с позиций эффективности антибактериальной терапии при БИН.
Таким образом, изменения количества нейтрофилов новорождённых под воздействием факторов гипоксии и инфекции проявлялись чаще в виде нейтрофилёза, причём наиболее выраженого при гипоксических состояниях у доношенных детей. Анализ данных изменений может указывать на вероятность того, что гипоксия, стимулируя костный мозг, привела к усиленному выбросу нейтрофилов. Костный мозг доношенных новорождённых отличается большей зрелостью, и данные изменения были более характерными для доношенных детей особенно в первый день жизни.
Снижение частоты встречаемости нейтрофилёза у детей с БИН можно рассматривать как маркир эффективности лечения.
У нв раннего возраста отмечается физиологическая гиперплазия лимфоидной ткани, что проявляется в виде роста количество лимфоцитов с 5го дня жизни и их превалирование над уровнем показателей нейтрофилов до 5 лет жизни.
В наших исследованиях анализ изменения лимфоцитов выявил в основном снижение лимфоцитов у доношенных и недоношенных детей обеих групп. Случаев лимфоцита не наблюдалось.
Сравнительный анализ лимфоцитопений у доношенных детей в обеих группах исследования выявил достоверное их снижение у доношенных детей с гипоксией, тогда как у доношенных с БИН отмечалась тенденция роста лимфоцитопении сохраняющихся до 10го дня жизни и на 28 день жизни лимфоцитопений у детей первой группы превалировали в 2раза(28,5 и 14,2 %) Данные изменения в сочетании с более низкой частотой встречаемости нейтрофиллёза у детей с БИН, могут косвенно указывать на более выраженное угнетение иммунитета у доношенных детей.
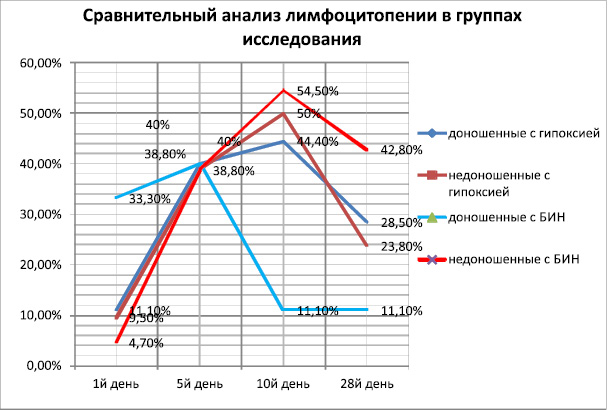
Рис. 9
Аналогичный анализ лимфоцитопении у недоношеннных нв приведенный на рис № 9 указывает на резкий рост лимфоцитопении к 10му дню у каждого второго недоношенного новорожденного в обеих группах (1 группа 4,7 %и 54,4 %, 2 группа 9,5 % и 50 %) На 28 день жизни показатели лимфоцитопении у недоношенных детей первой группы практически не изменился (42,8 %), тогда как во 2-й группе он снизился в 2 раза.
Таким образом, характер изменений периферической крови по лимфоцитам отличался их снижением (лимфоцитопении), наиболее выраженным под воздействием инфекционного фактора у недоношенных новорождённых.
У недоношенных новорождённых отмечался выраженный рост частоты встречаемости отмечался с 5го дня жизни, включительно 28-й день, что вероятно обясняется с позицией незрелости незрелости лимфоидной ткани и иммунной системы в целом. Снижение частоты встречаемости лимфоцитопений и нейтрофиллёза у детей с инфекцией могут указывать на эффективность антибактериальной терапии, тогда как, рост лимфоцитопений и нейтрофиллёзов, особенно у недоношенных детей перенесших гипоксию, является маркером вторичного инфицирования.
У новорожденных с БИН лимфоцитопении на фоне рациональной А/Б терапии снизились в 2 раза, относительно детей подвергшихся гипоксии. Данный факт, в сочетании с динамикой снижения нейтрофилилёза может расматриватся как маркер эффективности а/б терапии при бактериальной инфекции у нв. Тогда как, лимфоцитопения в сочетании с нейтрофиллёзом у детей с гипоксией на 28й день жизни указывают на втроричное инфицирование – как позднее осложнение постасфиксических состояний.
Гемопоэз новорожденных детей характеризуется специфическими изменениями в течение 5ти первых лет жизни ребёнка, особенно в периоде новорождённости .Различные экзогенные факторы могут влияет на характер изменений гемопоэза. В результате данных изменений наблюдаются 2 физиологических перекреста нейтрофилов и лимфоцитов: первый в 5 дней, второй в 5лет жизни. В 1-й,10-й день и 10 лет жизни отмечаются выраженные изменения в процентном соотношении данных клеток в периферической крови.
В наших исследованиях было изучено состояние по 1-му физиологическому перекресту лейкоцитов. А так же рассмотрено динамика стабилизации процентного соотношения нейтрофилов и лимфоцитов в периферической крови в течении периода новорожденности.
Сравнительный анализ по первому перекрёсту лейкоцитов у нв перенёсших гипоксию и с рисков на БИН представлен на рис. 10.
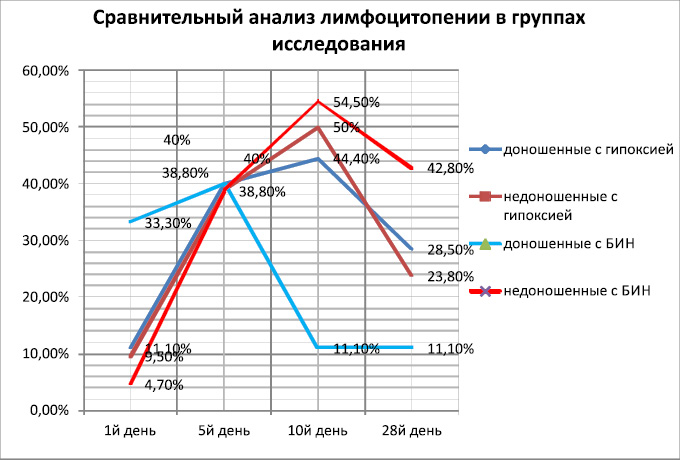
Рис. 10
Под воздействием патологических факторов на гемопоэз у обеих групп новорождённых были выявлены значительные изменения процентного соотношения лейкоцитов в периферической крови
В результате изменений гемопоэза у новорождённых с гипоксией первый перекрёст лейкоцитов сдвинулся к 10му дня жизни и к концу неонатального периода наметилась тенденция к стабилизации физиологического процентного соотношения лимфоцитов и нейтрофилов. Однако полной физиологической нормы не было достигнуто. В группе новорождённых с БИН первый перекрест наступил позже 15-го дня жизни и концу неонатального периода количество лимфоцитов и нейтрофилов значительно отставало от физиологической нормы в результате качественных изменений в виде лимфоцитопении и нейтрофиллёза.
Таким образом, инфекционный фактор является наиболее выраженным фактором риска на изменение лейкопоэза особенно по лимфоцитам и нейтрофилам.
Зависимость первого перекрёста лейкоцитов от фактора доношенности приведено на рис. 11 и 12.
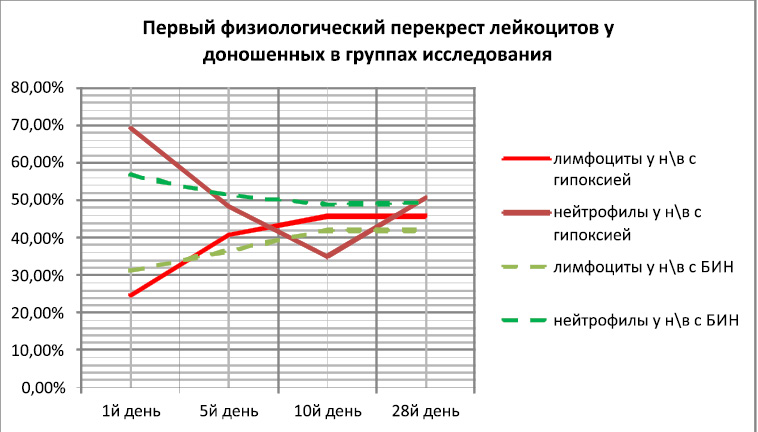
Рис. 11
Изучение перекрёста у доношенных детей в обеих группах исследования (33.11)выявило, что, первый перекрёст произошёл к 7 дню жизни, к 10му дню отмечалась теденция стабилизации этих показателей. Однако в результате вторичного инфецирования у доношенных произошёл второй патологический перекрест к 23 дню, в результате нейтрофиллёза. Тогда как, у новорождённых в группе с БИН отмечалось более выраженное угнетение лейкопоэза и первый перекрест лейкоцитов не наступил в неонатальном периоде. Таким образом, инфекционный фактор характеризовался более выраженным угнетением лейкопоэза.
Недоношенные дети отличаются морфофизиологической незрелость многих органов и систем, включая гемопоэз.
Нам представлялось интересным изучить влияние патологических факторов на лейкопоэз у недоношенных в сравнительном аспекте.
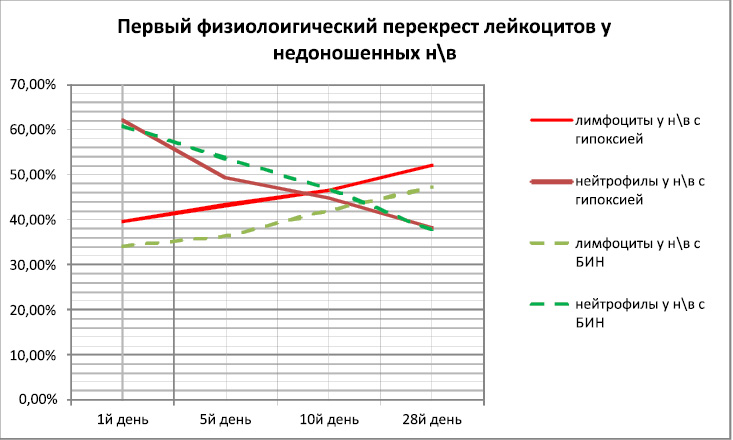
Рис. 12
Как видно из данных сравнительного анализа у недоношенных с гипоксией первый перекрест отмечался на 13 день, что было достоверно позже, чем у доношенных. Также к концу неонатального периода не была достигнута норма в процентном соотношении лимфоцитов и нейтрофилов. У новорождённых с БИН первый перекрест произошёл к 16-му дню жизни, что было достоверно позже у новорождённых с гипоксией.
Таким образом, нами выявлено достоверное превалирование патологического воздействия фактора инфекции над гипоксией на лейкопоэз, проявившегося в виде более позднего срока первого перекрёста лейкоцита (на 6 дней позже во второй чем в первой) Угнетение лейкоцитарного ростка более характерно для недоношенных детей, что проявилось сдвигом сроком первого перекрёста.
Следовательно, на основании сравнительного анализа сроков наступления первого перекрёста лейкоцитов можно утверждать о более выраженном патогенном воздействии фактора инфекции на лейкопоэз. Изменения лейкопоэза в форме угнетения зависят от гестационного возраста новорождённого и более выражено у недоношенных детей.
Моноцитопении также чаще встречались и сохранялись до конца неонатального периода у недоношенных новорождённых.
Анализ частоты встречаемости моноцитопении в зависимости от факторов воздействия выявил её превалирования у детей подвергшихся гипоксии особенно в группе недоношенных, наиболее выражено. Под воздействием гипоксии, угнетением миелопоэза тогда как у новорождённые с БИН был более угнетен лимфопоэз.
Выводы:
1. Гемопоэз у доношенных новорождённых под влиянием гипоксии и инфекции характеризуется более выраженным угнетением эритропоэза. Частота встречаемости гипохромной и гипогенераторной анемии до 10-го дня жизни 2 раза выше у доношненных с перинатальной гипоксией.
У доношенных новорождённых с бактериальной инфекцией превалировали изменения белого ростка крови в виде лимфоцитопении и нейтрофиллёза С последуюшей стабилизацией лейкопоэза к концу неонатального периода.
2. Изменения периферической крови и стабилизация эритро и лейкопоэза находится в прямой зависимости от степени доношености новорождённых.
Морфофункциональная незрелость костного мозга у недоношенных детей под воздействием факторов гипоксии и инфекции обусловила более частое развитие гипохромной ранней и поздней форм анемии у каждого 2 го недоношенного ребёнка. Особенностью изменения лейкопоэза по показателям периферической крови, у недоношенных детей было более выраженное угнетением лимфоцитов. Лейкопениия лимфоцитопения сохранялись позже 28 дня жизни. Гемопоэз у недоношенных детей характеризовался более замедленными темпами стабилизации и первый перекрест лейкоцитов отмечался на 9 дней позже чем у доношенных.
3. Гипоксический фактор приводит к более выраженному антенатальному угнетению костного мозга в первые 48 часов.
Инфекционный фактор, наряду с угнетением миелопоэза, приводит к выраженному угнетению лимфоидной системы .А также характеризовался более длительными сроками стабилизации гемопоэза, особенно у недоношенных детей.
Практические рекомендации
1. Новорожденным с инфекцией или перинатальной гипоксией необходимо проводить мониторинг состояния гемопоэза через анализ периферической крови в раннем и позднем неонатальном периоде с целью прогназирования развития анемии, вторичным инфецированием и проведении их профилактики.
2. Недоношенные дети с перинатальной гипоксией имеет высокий риск развития ранней и поздней форм гипохромный, гипогенераторный анемией. В связи с чем рекомендуется раннее профилактическое назначение препаратов железа не позже 10-го дня жизни.
3. Выявленные особенности изменение гемопоэза у новорождённых с перинатальной гипоксией характеризующиеся с угнетением лейкопоэза в виде лимфоцитопении и нейтрофиллёзов позже 10 дня жизни можно рассматривать как прогнастической критией развития поздних ее осложнений в виде снижения иммунитете и риска вторичного инфицирования у доношенных детей.
4. Длительные лимфоцитопении недоношенных новорожденных с инфекцией и поздний перекрёст лейкоцитов являются индикаторами степени угентения активности лимфоидной ткани и соответсвенно снижение иммунитета.
По материалам исследования опубликовано 3 печатных работы.



