Scientific journal
Advances in current natural sciences
ISSN 1681-7494
"Перечень" ВАК
ИФ РИНЦ = 0,976
REASONS FOR NOT CUFF NISSEN AND TRANSITION TO THE TREATMENT OF GERD RECREATE VALVE GUBARUVA
У людей с грыжей пищеводного отверстия диафрагмы (ГПОД) и с врождённым коротким пищеводом (ВКП) мыс под углом Гиса (УГ) в просвете желудка, как и сам УГ, сглажен, складка слизистой оболочки на мысе угла Гиса отсутствует, поэтому функция сдерживания содержимого желудка от заброса в пищевод осуществляется нижним пищеводным сфинктером (НПС). Когда сфинктер в тонусе покой это ему удаётся, но во время спонтанных релаксаций остаточный его тонус оказывается слабым, происходят рефлюксы и запускается патогенез ГЭРБ [5,6,7]. После эзофагофундорафии, не происходит устойчивой герметизация пищеводно-желудочного перехода в период спонтанной релаксации НПС между приёмами пищи, на которую рассчитывали Lortat-Jacob и R. Nissen. Не получив ожидаемого результата от эзофагофундорафии, хирурги сочли это направление поиска бесперспективным и увлеклись манжеткой Р. Ниссена, усиливающей давление НПС, признав, таким образом, ключевым фактором патогенеза ГЭРБ слабость его тонуса. Однако из-за послеоперационной дисфагии, возникающей у 30–40 % больных и частых рецидивов ГЭРБ появились многочисленные модификации манжетки Ниссена (Тупе, Дор и др.), также не решившие проблемы. Мы проанализировали причины этих осложнений у женщин ГЭРБ и кардиальной ГПОД. Было отмечено, что при формировании этой грыжи происходит миграция в средостение 1 см пищевода, дислоцирующегося в норме в кольце пищеводного отверстия диафрагмы, 3-4 см абдоминального отдела пищевода, 3 см кардиального отдела желудка. Получается, что пищеводно-желудочный переход переместился вверх минимум на 7,0 см, а пищевод сократился с нормальных 24 см до 17,0 см (24-7=17). К этой длине он адаптировался в течение нескольких лет. Чтобы создать манжетку Ниссена под диафрагмой 17- сантиметровый пищевод прихохится растянуть на 12,0 см или на 70 % его длины, что не сложно выполнить под наркозом, но на что он реагирует тоническим спазмом продольной мускулатуры, вывёртывающим или разрушающим манжетку. В результате рецидивирует ГПОД и ГЭРБ. Кроме того, мы провели исследования продвигающей перистальтики пищевода у 35 больных ГЭРБ в положении Тренделенбурга, когда у изголовья больного устанавливали сосуд (банку) с водной взвесью сернокислого бария и погружали в него конец силиконовой трубки, второй её конец больной брал в рот, насасывал и глотал взвесь сернокислого бария небольшими глотками.
Рентгенолог прослеживал движение контрастной массы по пищеводу от шейного отдела до входа в желудок.
Нормальной продвигающей перистальтикой пищевода была принята перистальтика, которая в положении Тренделенбурга быстро продвигала первичной перистальтической волной глоток контрастной массы и в желудок, а вторичная волной очищала пищевод от остатков контрастной массы. У больных ГЭРБ визуальный контроль наполнения пищевода взвесью сернокислого бария и характер перистальтических волн стенок пищевода в сторону желудка осуществлялся по изображению тени контрастной массы на экране монитора. В результате были зарегистрированы 2 вида нарушения его перистальтики: 1) когда порция взвеси сернокислого бария продвигается по пищеводу медленно перистальтическими волнами небольшой глубины, размазывается по его стенкам и достигает входа в желудок небольшими порциями. Такая перистальтика расценивалась как ослабленная (11 случаев). 2) когда взвесью сернокислого бария постепенно заполняет пищевод за счет нагнетания мышцами глотки, тень контрастной массы в пищеводе выглядит монолитный с чёткой дистальной границей и достигает в таком виде вход в желудок. Перистальтические волны стенки пищевода при этом не прослеживаются. Такая картина продвижения контрастной массы наблюдалась у 24 пациентов. на основании этих исследований мы окончательно убедились в необоснованности наложения манжетки Ниссена на дистальный отдел пищевода и даже в её противопоказании.
Достаточным основанием для воссоздания клапана Губарева в средостении, на наш взгляд, служат следующие факты: 1) аксиальные ГПОД (за исключением гигантских грыж) не оказывают прямого вредного воздействия на органы средостения, 2) они никогда не ущемляются. Следовательно, нет мотивации для обязательного их устранения низведением под диафрагму, 3) слабая продвигающая перистальтика пищевода у больных ГЭРБ не может преодолевать давление манжетки Ниссена и НПС [1,2,3,4], что является причиной послеоперационной дисфагии
Техника формирования клапана из верхнесрединного абдоминального доступа
Мобилизуют и отводят левую долю печени, низводят под диафрагму грыжевые отделы желудка и пищевода, грыжевой мешок (пищеводно-желудочную мембрану) не иссекают и не рассекают. Стежком нити на атравматической игле через передненижнюю дугу НПС проводят нить. Отступив книзу на 2,5 см, иглами на концах этой же нити, на передней стенке грыжевой части желудка, выполняют по одному встречному стежку с промежутком в 0,5 см между ними.
Концы нити связывают. При этом образуется складка, обращённая вершиной под пищеводно-желудочный переход. После этого грыжевые отделы пищевода и желудка возвращают в средостение. Этот оперативный приём можно выполнить открытым и эндоскопическим методом. Продолжительность операции эндоскопическим методом около 15 минут.
Функция клапана. Пищевой комок, проходя через зону пищеводно-желудочного перехода, растягивает НПС, вместе с передней его дугой отодвигает основание складки кпереди, а её вершину – книзу, и проваливается в желудок (рис. 1).
Пропустив пищевой комок в желудок, НПС рефлекторно сокращается и возвращает складку в исходное положение, которая перекрывает сообщение желудка с пищеводом до очередного приёма пищи (рис. 2).
В силу особенностей анатомической композиции клапана, при его создании исключается натяжение пищевода и ограничение функционального пространства НПС, поэтому не возникает послеоперационная дисфагия и рецидив болезни в отдалённые сроки.
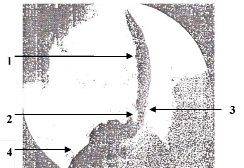
Рис. 1. Рентгенограмма пищевода и желудка во время питья водной взвеси сернокислого бария: 1 – пищевод; 2 – створка клапана; 3 – НПС; 4 – желудок
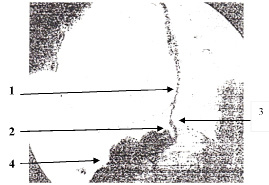
Рис. 2. Левосторонняя рентгенограмма пищевода и желудка со следами сернокислого бария на слизистой оболочке пищевода, отражающая положение створки клапана между приёмами пищи: 1 – пищевод; 2 – створка клапана; 3 – НПС; 4 – желудок
Материалы и методы исследования
Представленная композиция клапана создана у 9 больных ГЭРБ с кардиальной грыжей пищеводного отверстия диафрагмы.
Результаты исследования и их обсуждение
В сроки наблюдений от 10 до 17 лет у всех 9 больных ГЭРБ, оперированных по представленной методике, констатировано полное их выздоровление. Критериями последнего были: отсутствие симптомов ГЭРБ, эндоскопических и гистологических признаков рефлюкс-эзофагита, анатомическая и функциональная сохранность клапана, проверенная рентгенологически.
Выводы
1. Клапан, созданный в заднем средостении из передней стенки грыжевого отдела желудка у больных ГЭРБ, в тандеме с нижним пищеводным сфинктером не препятствует продвижению пищевого комка из пищевода в желудок, исключает возможность желудочно-пищеводных рефлюксов между приёмами пищи, сохраняет свою функцию в отдалённые сроки, прослеженные от 10 до 17 лет.
2. Концепция патогенеза, признавшая отсутствие клапана Губарева основной причиной ГЭРБ, нашла полное клиническое подтверждение своей правильности в создании клапана в заднем средостении под пищеводно-желудочным переходом, и в результатах диспансерного наблюдения оперированных больных.
3. Признание отсутствия клапана Губарева ключевым фактором патогенеза ГЭРБ, и операции, воссоздающей этот клапан в заднем средостении, принесёт России огромные финансовые и социальные выгоды.
Библиографическая ссылка
Залевский А.А., Горбунов Н.С., Самотёсов П.А., Большаков И.Н., Чикун В.И., Архипкин С.В. ПРИЧИНЫ ОТКАЗА ОТ МАНЖЕТКИ НИССЕНА И ПЕРЕХОДА К ЛЕЧЕНИЮ ГЭРБ ВОССОЗДАНИЕМ КЛАПАНА ГУБАРУВА // Успехи современного естествознания. 2015. № 1-5. С. 768-771;URL: https://natural-sciences.ru/en/article/view?id=34940 (дата обращения: 16.05.2026).



